Rugklachten en rughernia
Als er over “rugklachten” gesproken wordt, hebben we het in feite over een grote groep van kwalen en ziekten die maar één ding gemeenschappelijk hebben: pijn zit in of komt uit de onderrug. Rugklachten zijn volksziekte nummer 1 in Nederland en daarmee een belangrijk medisch en maatschappelijk probleem. Zo’n driekwart van de bevolking heeft ooit rugklachten. Jaarlijks zijn er 5% nieuwe “ruglijders”. Dit leidt tot een medische kostenpost van ca. €500 miljoen per jaar. De kosten inclusief ziektewet en arbeidsongeschiktheid zijn hier ruim het tienvoudige van. Hiermee kost “de rug” Nederland jaarlijks meer dan €5 miljard. Hieronder leest u welke soorten rugklachten er zijn. Bij elke rugklacht wordt besproken wat de specifieke kenmerken zijn en hoe de behandeling verloopt.
Rugpijn kan vaak niet duidelijk worden toegeschreven aan één plek, één gewricht of één oorzaak. Het gaat om een samenspel van factoren.
De rug bestaat uit een complex van structuren: wervels, gewrichten, tussenwervelschijven, banden, spieren, zenuwen. Deze kunnen allen bijdragen aan de rugpijn. We noemen dit een ”aspecifieke lage rugklacht”.
De arts kan op grond van het verhaal van de patiënt en na lichamelijk onderzoek een goed behandelplan maken. Röntgenfoto’s of scans zijn daar niet voor nodig. Op dit soort foto’s kunnen weliswaar veranderingen van de weefsels worden gezien. Het lastige is echter dat deze vaak helemaal geen verband hebben met de pijn. Ook bij mensen zonder rugklachten komen dit soort afwijkingen voor.
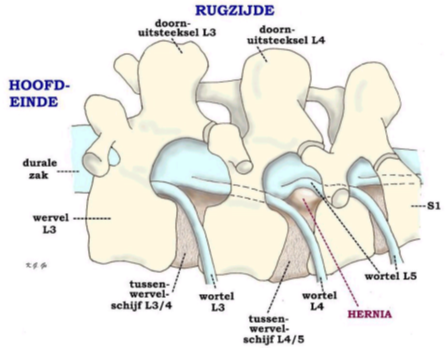
Bron afbeelding: website Nederlandse Vereniging van Neurochirurgen (www.nvvn.org)
Ja, maar die vormen wel een minderheid. Dan gaat het om klachten waarvan de oorzaak veel duidelijker is. Er kan bijvoorbeeld sprake zijn van een rughernia of van bepaalde reumavormen zoals de ziekte van Bechterew. Ook deze problemen kan de arts op het spoor komen door het verhaal en onderzoek bij de patiënt.
Bloedonderzoek of een foto kan hier soms wel zinvol zijn.
Acute rugproblemen
Rugproblemen kunnen heel verschillend verlopen. Meestal gaat het gelukkig om voorbijgaande klachten. Heb je voor het eerst met rugpijn te maken dan is de kans 50% dat dit binnen twee weken is verdwenen; na drie maanden is zelfs 95% van de patiënten klachtenvrij.
In de eerstelijn - via de huisarts - bestaan uitgebreide richtlijnen voor de aanpak van dit probleem. Na een korte rustperiode is het juist belangrijk om activiteiten weer op te bouwen. Bij de verdere behandeling gaat het om houdings-adviezen, oefentherapie of fitness, ondersteund door pijnstillers.
Chronische rugproblemen
Lage rugklachten kunnen nogal eens terugkomen; soms door een overbelasting, soms zomaar. Aanhoudende rugklachten noemt men chronisch.
Ook bij deze groep kan vaak geen specifieke diagnose kan worden gesteld en is er geen nuttige bijdrage van röntgenfoto’s en scans. Dat kan best frustrerend zijn, zowel voor patiënt als arts.
Toch zijn er voor terugkerende rugklachten goede praktische adviezen te geven. In het algemeen geldt ook hier “rust roest”. Actief blijven is belangrijk. Bepaalde vormen van oefentherapie en fitness kunnen de patiënt en zijn rug in zo goed mogelijke conditie brengen.
Vaak zullen patiënten met chronische rugproblemen het probleem blijven ervaren dat, als het lichamelijk of geestelijk tegenzit, de rugpijn ook weer toeneemt. Daarom moet met het rugprobleem een evenwicht worden gevonden, waarbij het grootste deel van de tijd zo normaal mogelijk geleefd en gewerkt kan worden.
Rughernia
Een hernia is een uitstulping van een tussenwervelschijf. Dat is een stukje kraakbeen dat bijdraagt aan de beweeglijkheid tussen de ruggenwervels.
Door het onderste wervelkanaal lopen de zenuwen naar de benen. Daarom kan zo’n uitstulping beenpijn geven; we noemen dat ischias´. Daarnaast kunnen er dove plekken in het been of slapte van bepaalde spieren optreden.
Een herniaklacht is door de arts vrij gemakkelijk te herkennen als een specifiek rugprobleem. Als de huisarts er niet uitkomt, kan de neuroloog hulp bieden.
Opvallend is dat bij een hernia de pijn in de rug zelf vaak meevalt. Verder hoeft beenpijn weer niet altijd op een hernia te wijzen.
Vroeger werd voor een rughernia een bedrustkuur gegeven. Uit wetenschappelijk onderzoek weten we inmiddels dat dat niet zinvol is. Wel wordt de pijn door een paar dagen rust onderdrukt. Hierna is het belangrijk om meer te bewegen. Gebruik van pijnstillers is zeker in het begin belangrijk.
Een fysiotherapeut kan hulp bieden bij oefeningen met ook aandacht voor houding en beweging.
Vaak komen de herniaklachten zo geleidelijk weer onder controle. Als na 6-8 weken de pijn onvoldoende is verminderd, wordt het zinvol om een scanonderzoek van de rug te doen.
Mede op grond daarvan kan worden bekeken of een operatie noodzakelijk is. Behalve pijn kan een ernstige zenuwbeklemming die tot verlammingsverschijnselen leidt, ook een reden zijn om (eerder) te opereren.
Bovenstaand is al vermeld hoe ingewikkeld de rug eigenlijk in elkaar zit. Geen rug(klacht) is ook dezelfde.
Hoewel hét rugprobleem dus niet bestaat is ‘de rugspecialist’ in Nederland de huisarts. Deze kan eventueel samen met fysiotherapeuten een behandelplan maken.
Of verwijzing naar een specialist nodig is – en naar welke – is afhankelijk van duur en aard van de rugklacht.
Bij een ischias met andere beenklachten kan in eerste instantie verwijzing naar de neuroloog zinvol zijn. Is er vooral een rugprobleem, dan is een bezoek aan de orthopeed meer aangewezen.
Bij zeer langdurige of moeilijke rugproblemen kan ook de hulp worden ingeroepen van pijnteams of pijncentra en ook van rugadviescentra. Hierbij kunnen ook psychologen en arbeidsgeneeskundigen een functie hebben.
Als u nog vragen heeft, kunt u deze voorleggen aan uw huisarts.
Bronvermelding:
Bij de totstandkoming van deze folder is gebruik gemaakt van: website Nederlandse Vereniging van Neurochirurgen www.nvvn.org
