Nieuwe aortaklep via de liesslagader
(percutane implantatie via de liesslagader)
Uit onderzoek is gebleken dat uw aortaklep niet goed werkt. Binnenkort wordt deze zieke hartklep vervangen door een nieuwe hartklep. Dit gebeurt via uw liesslagader. Deze ingreep (ook wel percutane aortaklepimplantatie genoemd) gebeurt in het UMCG. De opname duurt meestal zo’n vijf dagen. Hieronder beschrijven we hoe de aortaklep werkt en welke afwijkingen er kunnen optreden. Ook leggen we uit wat de praktische gang van zaken is bij deze ingreep zoals de voorbereiding, de opname en het verloop van de nazorg.
Hartkleppen bestaan uit meerdere klepbladen. Gezonde hartkleppen sluiten en openen helemaal. Als hartkleppen niet meer helemaal openen of sluiten, kan dat komen door:
- Verkalking van de klepbladen
- Vergroeiing van de klepbladen
- Beschadiging of verslapping van de klepbladen.
Gezonde klep Aangetaste klep
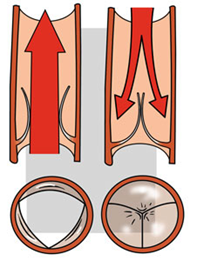
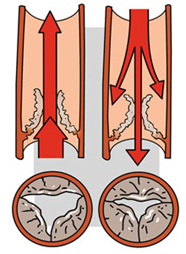
open dicht open dicht
Bij al deze afwijkingen van de hartkleppen moet het hart harder werken om het bloed goed door het lichaam te pompen. Het kost het hart meer energie om het bloed rond te pompen.
Omdat bij u de aortaklep niet goed werkt, bent u waarschijnlijk al een tijdje moe, kortademig en duizelig als u beweegt. Ook kunt u last hebben van opgezette voeten, pijn op de borst of een onregelmatige hartslag. Als blijkt dat uw hart door de hartklepafwijking moeite heeft met pompen, kan het nodig zijn om de hartklep te vervangen.
De meest gebruikte hartkleppen zijn de Evolut-klep en de Edwards Sapienklep. De Evolut-klep bestaat uit een zelf ontplooiend frame waarin de klepbladen zijn gemonteerd. De Edwards Sapien-klep bestaat uit een frame met klepbladen. Dit frame ontplooit zich door het opblazen van een ballon.

Zowel de Evolut-klep als de Edwards Sapien-klep zijn gemaakt van biologisch materiaal. Beide typen zijn geschikt om via de liesslagader in te brengen. Aan de hand van een CT-scan beoordelen we welke klep voor u het meest geschikt is.
Een andere methode om een hartklep te vervangen is via een open hartoperatie.
Het inbrengen van een nieuwe hartklep via de liesslagader heeft in vergelijking met een open hartoperatie een aantal voordelen:
- Bij de ingreep via de lies heeft u een paar kleine wondjes in de lies. Bij een open hartoperatie heeft u een grote borstwond.
- Bij een open hartoperatie wordt u tijdens de ingreep aangesloten op een hart-longmachine en wordt het hart stilgelegd. Bij de ingreep via de lies is dit niet nodig.
- Het herstel verloopt na de ingreep via de lies sneller dan na een open hartoperatie.
- Het inbrengen van de nieuwe hartklep via de lies kan ook bij mensen bij wie een open hartoperatie niet mogelijk is.
Het inbrengen van een nieuwe aortaklep via de liesslagader is niet zonder risico’s. Er is een risico op complicaties of overlijden. Hoe groot dit risico is, hangt af van de conditie van uw hart en andere organen op het moment van de ingreep.
Als er geen ingreep wordt gedaan, is na twee jaar 20-30% van de patiënten met een hartklepafwijking nog in leven. Van de patiënten die wel een nieuwe hartklep heeft gekregen, leeft na twee jaar 70-80% nog.
Bij het inbrengen van een nieuwe hartklep via de liesslagader kunnen de volgende (ernstige) complicaties optreden:
- Geleiding- en hartritmestoornissen
Bij het inbrengen van de nieuwe hartklep kunnen cellen die de elektrische prikkel voor de hartslag doorgeven, beschadigd raken. Hierdoor wordt de geleiding van de elektrische prikkel van de hartboezems naar de hartkamers niet doorgegeven. Om dat te voorkomen wordt tijdens de ingreep een tijdelijke pacemaker geplaatst. De pacemaker zorgt voor een goede prikkelgeleiding in het hart. Als de geleiding goed blijft, wordt deze tijdelijke pacemaker direct na de ingreep verwijderd. Is de geleiding vertraagd en bent u afhankelijk van de tijdelijke pacemaker, dan blijft deze eerst zitten. Ongeveer 10% van de patiënten heeft na de ingreep een definitieve pacemaker nodig. Als tijdens de ingreep een ritmestoornis optreedt, wordt meteen medicatie gegeven. - Hartinfarct (<1%)
De gezondheidstoestand van uw bloedvaten bepaalt mede de kans op een hartinfarct. - Herseninfarct of een TIA (1-3%)
Tijdens de ingreep kunnen stukjes kalk en kleine bloedstolsels losschieten. Daardoor kan een bloedvat in de hersenen verstopt raken en kan een herseninfarct of TIA ontstaan. Om de kans hierop te verkleinen worden tijdens de ingreep tijdelijk twee kleine filters geplaatst in de bloedvaten naar het hoofd waarmee eventuele stukjes kalk en kleine stolsels worden opgevangen. De filters worden na de ingreep weer verwijderd. - Infectie (<1%)
- Bloeduitstorting (= hematoom) in de lies of de pols (40%)
- Nabloeding van de lies- of polsslagader (15%)
U wordt voor deze ingreep opgenomen in het UMCG. Voordat de ingreep plaatsvindt, heeft u nog een aantal voorbereidende afspraken.
Maken van CT-scan (in het Ommelander Ziekenhuis).
U krijgt een afspraak voor het maken van een CT-scan. Aan de hand van de CT-scan beoordeelt de cardioloog of de ingreep via de lies kan plaatsvinden en welk type hartklep voor u het meest geschikt is. De cardioloog kijkt ook of uw bloedvaten geschikt zijn voor het plaatsen van filters in het bloedvat die eventueel loskomende stukjes kalk of kleine stolsels kunnen opvangen.
Gesprek met specialist Ouderengeneeskunde (in het Ommelander Ziekenhuis)
Als u 70 jaar of ouder bent, krijgt u een afspraak voor een gesprek met een specialist Ouderengeneeskunde. U bespreekt samen of u een risico heeft om na de ingreep verward te raken (= delier te krijgen).
Gesprek over de narcose en verdoving (= anesthesie) (in het UMCG)
Vóór de ingreep heeft u in het UMCG een gesprek waarin u uitleg krijgt over de narcose, de verdoving en het gebruik van medicijnen. Ook wordt u verteld of u kort voor de ingreep nog een slaapmiddel en een pijnstiller krijgt. Dit noemen we premedicatie.
Opnamegesprek (in het UMCG)
U heeft een opnamegesprek op de verpleegafdeling. Welke afdeling dit is staat in de brief met de oproep voor de opname. Het opnamegesprek bestaat uit een gesprek met de zaalarts en een gesprek met een verpleegkundige.
Tijdens het opnamegesprek hoort u ook of u als eerste, tweede of derde patiënt aan de beurt bent.
De dag en het tijdstip van het opnamegesprek is afhankelijk van de dag waarop de ingreep plaatsvindt:
- Is de ingreep op maandag, dan is het opnamegesprek op vrijdag. Na dit gesprek kunt u weer naar huis. Op zondagavond komt u dan terug voor de opname.
- Is de ingreep op woensdag, dan wordt u dinsdag opgenomen en vindt het opnamegesprek plaats.
- Medicijnen
U stopt voor de ingreep met acenocoumarol, fenprocoumon, rivaroxaban, apixaban of dabigatran.
In de brief met de oproep voor de opname staat wanneer u met deze medicijnen moet stoppen.
Om stolselvorming en het dichtslibben van de nieuwe hartklep te voorkomen krijgt u clopidogrel en/of acetylsalicylzuur. Als u deze medicijnen nog niet gebruikt voor u wordt opgenomen, dan krijgt u deze op de verpleegafdeling.
- Hartfilmpje (= ECG), bloedafname en infuus aanleggen
Voor de ingreep wordt er op de verpleegafdeling een hartfilmpje gemaakt. Daarnaast komt er nog een laborant bij u om bloed te prikken.
Verder wordt er op de hand of in de arm een infuus aangelegd. - Eten en drinken voor de ingreep
U mag de avond voor de opname nog gewoon eten en drinken. Vanaf zes uur voor de ingreep mag u niet meer eten en drinken (= nuchter zijn). Dit is nodig omdat uw maag voor de ingreep leeg moet zijn.
Uit onderzoek is gebleken dat een aantal uren niet eten en drinken niet altijd goed is voor het herstel na de operatie. Ook kunt u door het gevoel van honger en dorst klachten krijgen zoals hoofdpijn en spanningen. Deze problemen worden voorkomen door voor de ingreep drinkvoeding met veel koolhydraten te nemen. Deze drinkvoeding heeft binnen twee uur de maag verlaten.
Of u de drinkvoeding voor de ingreep krijgt, wordt met u besproken tijdens het opnamegesprek. U krijgt dan ook een informatiefolder over de drinkvoeding uitgereikt. De pakjes drinkvoeding krijgt u op de verpleegafdeling. - Aanwezigheid familie op de dag van de ingreep
Uw familie kan tijdens de ingreep in het ziekenhuis blijven. Het is geen probleem als ze even koffie gaan drinken of gaan lunchen. We vinden het wel fijn als aan de verpleegkundige wordt doorgegeven op welk mobiel telefoonnummer uw familie bereikbaar is. - Meenemen voor de opname
Wat u moet meenemen naar het ziekenhuis kunt u lezen in de folder Opname in het ziekenhuis, die u krijgt toegestuurd tegelijk met de brief met de oproep voor de opname.
De ingreep
Een half uur voor de ingreep trekt u het operatiejasje aan. U krijgt de medicatie, die met u is afgesproken.
Een verpleegkundige brengt u in uw bed naar de behandelkamer op de afdeling Hartkatheterisatie, waar de ingreep plaatsvindt.
- Het team
De cardioloog en/of physician assistant die u op de polikliniek Hart & Vaten van het UMCG hebt gesproken, is in de behandelkamer. U wordt voorgesteld aan het team dat bij de ingreep betrokken is. Dit team bestaat uit een anesthesioloog (= arts die de narcose geeft), een anesthesiemedewerker, een tweede cardioloog, een cardiothoracaal chirurg, één of meer physician assistants en verpleegkundigen.
Eerst wordt met u en het team uw medische geschiedenis en de gang van zaken tijdens de ingreep doorgenomen. Daarna gaat u op de behandeltafel liggen. De anesthesioloog geeft u een infuus en brengt u vervolgens onder narcose of geeft u een plaatselijke verdoving, afhankelijk wat met u is afgesproken. - Het inbrengen van de nieuwe aortaklep
Het team begint met de voorbereidingen zoals
— Het inbrengen van een blaaskatheter.
— Het inbrengen van een buisje (=canule) in de lies en de pols. Via deze buisjes worden tijdens de ingreep de medische instrumenten ingebracht, waaronder de tijdelijke pacemaker.
— Het klaarmaken van de nieuwe hartklep.
De cardioloog brengt via de slagader in de lies met behulp van een katheter de nieuwe hartklep naar de plek van de zieke aortaklep. De nieuwe klep drukt de zieke hartklep opzij. De zieke hartklep wordt niet verwijderd, maar heeft geen functie meer na het inbrengen van de nieuwe hartklep.
Daarna worden de buisjes verwijderd. De cardioloog sluit de insteekopening in de lies en de pols met een plugje en/of een drukverband.
De ingreep duurt gemiddeld twee uur. Zodra u weer wakker bent wordt u van de behandeltafel weer in uw bed gelegd.
Na de ingreep heeft u
— een infuus in uw arm voor het toedienen van vocht of medicijnen;
— mogelijk nog een tijdelijke pacemaker in een ader in de lies;
— een buisje in de pols voor continue bloeddrukmeting en bloedafname ;
— een blaaskatheter;
— een drukverband op de liezen.
Na de ingreep
De cardioloog die de ingreep heeft uitgevoerd, brengt uw familie telefonisch op de hoogte van het verloop van de ingreep.
- Op de hartbewaking
Na de ingreep wordt u naar de afdeling Hartbewaking gebracht. Een verpleegkundige sluit u aan op een bewakingsmonitor en controleert:
— uw bloeddruk, hartritme, ademhaling, temperatuur en de zuurstofverzadiging in uw bloed;
— de wondjes in de liezen op nabloeden;
— de doorbloeding van het been door het hartritme te voelen in de slagader bij de enkel.
Na de ingreep wordt een röntgenfoto van de borst gemaakt en wordt bloed afgenomen.
Als u nog een tijdelijke pacemaker heeft, verwijdert de cardioloog deze zodra uw hartritme weer goed is. Als blijkt dat uw hart toch blijvend ondersteuning van een pacemaker nodig heeft, wordt de pacemaker nog tijdens dezelfde opname ingebracht. - Op de verpleegafdeling
Als alles goed met u gaat, brengen we u na een aantal uren naar de verpleegafdeling.
Na de ingreep moet u in elk geval de eerste 12 uur in bed blijven liggen. Dit noemen we bedrust.
Als het goed met u gaat verwijdert de verpleegkundige de blaaskatheter en het infuus.
Het kan zijn dat er een (flinke) blauwe plek bij de pols, de lies of liezen ontstaat. Dit komt door het gebruik van bloedverdunners tijdens de ingreep.
Een opname voor deze ingreep duurt gemiddeld 5 dagen. Wanneer u naar huis kunt, hangt af van uw herstel en of u eventueel een blijvende pacemaker nodig heeft.
Twee dagen na de ingreep wordt op de polikliniek Hart & Vaten van het UMCG nog een echo van uw hart gemaakt. Dit is om de werking van de nieuwe hartklep te controleren.
Als het nodig is, regelt de verpleegkundige in overleg met u extra verzorging voor thuis.
Medicijnen en andere zaken voor thuis
Voordat u met ontslag gaat vertelt de zaalarts u met welke bloedverdunners u moet doorgaan en met welke u moet stoppen.
Verder krijgt u van de verpleegkundige het volgende mee:
- een recept voor de medicijnen waarmee u in het UMCG bent gestart. Met dit recept kunt u deze medicijnen ophalen bij de apotheek;
- een overzicht van uw medicijnen;
- een samenvatting van wat er tijdens de opname is gebeurd (= opnamesamenvatting);
- een hartklep-identificatiepasje. Op dit pasje staan uw naam en geboortedatum en gegevens over de nieuwe hartklep, namelijk type, merk, registratienummer, positie en implantatiedatum. Wij raden u aan dit identificatiepasje altijd bij u te dragen. Met de gegevens op het pasje kunt u snel de juiste zorg krijgen als dat onverwacht nodig is.
Controle
Na één maand heeft u een controlebezoek bij de physician assistant op de polikliniek Hart & Vaten in het UMCG. De verpleegkundige vertelt u bij ontslag uit het ziekenhuis de datum en het tijdstip voor deze eerste controleafspraak.
De volgende controleafspraak heeft u weer bij uw eigen cardioloog in het Ommelander Ziekenhuis).
Lichamelijke activiteiten
U kunt na de ingreep nog wel moe en kortademig zijn. Wij raden u daarom aan om het de eerste week na ontslag rustig aan te doen. Vanaf de tweede week kunt u uw lichamelijke activiteiten weer oppakken. Het is belangrijk om uw lichamelijke activiteiten rustig op te bouwen maar wel zo actief mogelijk te zijn. Gun uw lichaam ook op tijd rust.
De eerste week thuis mag u geen zware dingen tillen (maximaal 5 kg). U mag geen zware lichamelijke arbeid doen zoals stofzuigen, in de tuin spitten of zware boodschappen tillen.
Emotionele reacties
U kunt zich na de ingreep onstabiel en onzeker voelen. Dat is een veel voorkomend gevoel en heel gewoon. Veel mensen krijgen zelfs heftige emotionele uitbarstingen of huilbuien. Deze ontladingen zijn een reactie op de spanning die u vóór de ingreep hebt opgebouwd. Voor uw herstel is het goed om aan deze emoties toe te geven.
Psychische reacties
Sommige mensen raken door de ingreep gedesoriënteerd: ze zijn hun dagnacht ritme kwijt, zijn in de war en zien dingen die er niet zijn. Dit gaat meestal na een paar dagen over, soms met tijdelijke hulp van medicijnen.
Anderen zijn gedurende een wat langere tijd erg in de war: ze hebben de vervelende ervaring dat ze ‘een stukje uit hun leven missen’. Ook hierbij is het goed te weten dat dit overgaat.
U kunt voordat u wordt opgenomen, aan mensen uit uw naaste omgeving vragen om in een soort dagboekje bij te houden wat er zoal met u gebeurt voor, tijdens en na de ingreep. Het lezen van dit dagboekje kan u helpen bij de verwerking van deze ingrijpende gebeurtenis.
Baden en douchen
U mag de eerste week na ontslag niet in bad of zwemmen, omdat de wondjes in de lies hierdoor week worden en kunnen gaan nabloeden. U mag wel kort (niet langer dan 5 minuten) douchen.
Autorijden en fietsen
Het Centraal Bureau voor Rijvaardigheidsbewijzen (CBR) heeft bepaald dat iemand die een hartklepimplantatie heeft ondergaan, in ieder geval de eerste 4 weken na de ingreep ongeschikt is voor het besturen van een auto.
Dit betekent dat u de eerste 4 weken na de ingreep niet mag autorijden. Ook mag u in deze periode niet (brom)fietsen.
Na vier weken moet een arts beoordelen of u weer mag deelnemen aan het verkeer. Tijdens de controleafspraak in het UMCG bespreekt de cardioloog dit met u.
Tandheelkundige en/of medische behandeling in de toekomst
Voortaan moet u vóór en ook na een tandheelkundige behandeling waar bloed bij vrij komt (dus niet een gaatje boren) en bij een niet-steriele medische ingreep, een korte antibioticakuur volgen. Het recept voor deze kuur krijgt u via uw tandarts of uw behandelend arts.
Bij een medische of tandheelkundige behandeling kan een infectie optreden. U krijgt de antibioticakuur om te voorkomen dat zo’n infectie overslaat op uw hart en hartkleppen.
Ook kan het zijn dat de tandarts u zegt om tijdelijk met de bloedverdunners te stoppen in verband met een tandheelkundige behandeling. Meestal is dit geen probleem, maar overlegt u dit altijd eerst met uw cardioloog.
Voor meer informatie kunt u ook terecht bij:
De Nederlandse Hartstichting
Infolijn hart en vaten (0900) 30 00 300 op werkdagen tussen 9.00 en 13.00 uur
Website: www.hartstichting.nl
Patiëntenvereniging
De Harteraad is een patiëntenvereniging voor mensen met een hart- en/of vaatziekte en hun naasten. De vereniging houdt zich zowel landelijk als regionaal bezig met:
- informatievoorziening;
- lotgenotencontact;
- leefstijl en bewegen;
- belangenbehartiging;
- vakanties.
De Harteraad is opgezet door mensen voor mensen die zelf een hart en/of vaatziekte hebben (gehad) of hun naasten. Daarnaast geeft de Harteraad informatie.
Telefoon (088) 11 11 600
e-mail: info@harteraad.nl
www.harteraad.nl
Bronvermelding
De foto’s en afbeeldingen in deze brochure zijn geplaatst met toestemming van de Hartstichting en van de firma Medtronic en Edwards.
